Leukämie / Blutkrebs Erkrankungen im Überblick
Krebs kennen die meisten Menschen in Form von soliden Tumoren. Solide bedeutet, dass sie eine umgrenzte und feste Struktur haben. Man findet sie als sogenannte Primärtumoren in verschiedenen Organen wie Brust, Dickdarm oder Prostata.
Die beiden Blutkrebsarten sind Leukämien und Lymphome.
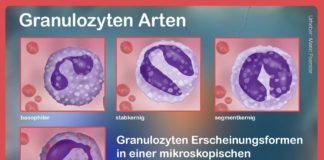
Leukämien zeichnen sich dadurch aus, dass die Stammzellen durch eine Fehlfunktion eine große Zahl nicht funktionstüchtiger weißer Blutkörperchen in den Blutkreislauf freisetzen.
Sie verdrängen die normalen Blutkörperchen, können derern Funktionen aber nicht übernehmen. Das führt dazu, dass rote Blutkörperchen für den Sauerstofftransport fehlen, Blutplättchen für die Blutgerinnung und weiße Blutkörperchen für die Immunabwehr.
Daher leiden die betroffenen Patienten an Blutarmut (Anämie) mit Leistungsschwäche, ständiger Müdigkeit und Herzrasen (Tachykardie), erhöhter Blutungsneigung und einer erhöhten Anfälligkeit für Infektionen. Man unterscheidet grob in akute und chronische Leukämien. Erstere entwickeln sich binnen weniger Wochen, bei letzteren ist der Krankheitsverlauf schleichend und zieht sich über Monate oder Jahre hin.
Lymphome betreffen speziell eine Untergruppe der weißen Blutkörperchen, die Lymphozyten. Man findet diese außer im Knochenmark normalerweise in Milz und Lymphknoten sowie in der Thymusdrüse.
Wenn diese Zellen entarten, bilden sie in diesen Organen große Mengen an nicht funktionsfähigen Zellen, die zu einer charakteristischen Schwellung vor allem der Lymphknoten führen.
Hier unterscheidet man zwischen den Hodgkin-Lymphomen (Morbus Hodgkin), die sich durch das Vorhandensein charakteristischer Zellen auszeichnen. Das unterscheidet sie von der großen und heterogenen Gruppe der Non-Hodgkin-Lymphome, die in Erscheinungsbild, Therapie und Prognose sehr unterschiedlich ausfallen.
Die wichtigsten Kriterien und Unterscheidungsmerkmale der verschiedenen Leukämien und Lymphome sind in der nachfolgenden Blutkrebsarten Tabelle zusammengefasst.
Übersicht aller Blutkrebsarten Leukämien und Lymphome
Akute lymphatische Leukämie (ALL) |
|
| betroffende Altergruppe | Kinder |
| Anmerkungen | häufigste Krebserkrankung des Kindesalters! bei Erwachsenen zunehmendes Risiko ab dem 50. Lebensjahr |
| mittlerer Altersdurchschnitt | 2-5 Jahre |
| Häufigkeit | 20% der akuten Leukämien bei Kindern 75-80 % der Leukämien |
| Inzidenz (Neuerkrankungen) | durchschnittlich 1,1 – 1,5/100.000 pro Jahr bei Kindern unter fünf Jahren 5,3/100.000 pro Jahr! |
| Geschlechterverhältnis Männer: Frauen | 1,4:1,0 |
| Krankheitsverlauf | akuter Ausbruch innerhalb weniger Wochen |
| Klassifikation | nach WHO Unterteilung in Precursor Lympoid Neoplasms der B-Zellen oder T-Zellen Mature B-cell neoplasms – Burkitt Lymphom weitere Untergruppen nach immunologischen Kriterien und Immunphänotypisierung (GMALL Studiengruppe) Weitere Klassifikationen nach EGIL oder FAB |
| Ursachen und Risikofaktoren | genaue Ursachen unklar
mutagene Faktoren wie ionisierende Strahlung (Röntgenstrahlung, Radioaktivität) |
| Erhöhtes Risiko bei genetischen Erkrankungen | Klinefelter-Syndrom, Down-Syndrom |
| entartete Zellen | Vorläuferzellen der Lymphozyten im Knochenmark (lymphatische Stammzellen) bilden Lymphoblasten, unreife weiße Blutkörperchen (Lymphozyten), die die normale Blutbildung im Knochenmark verdrängen.
Unterscheidung nach den vermehrten Leukozyten-Vorstufen in B-Zell-ALL (75 %) und T-Zell-ALL (25 %). Ansammlung der entarteten Zellen im Knochenmark, Lymphknoten, Milz, zentralen Nervensystem. |
| Geschwindigkeit der Veränderungen des Blutbildes | schnell |
| Lokalisation | im ganzen Körper verteilt |
| Leukozyten erhöht | 50 % der Fälle |
| Blutarmut (Anämie) | bei über 90 % |
| verringerte Blutplättchenzahl (Thrombopenie) | 90 % der Fälle |
| Veränderungen der sonstigen Blutwerte | Hämoglobin (Hb) teilweise erhöht oder erniedrigt |
| Vergrößerung der Lymphknoten | mittel |
| Vergrößerung der Milz | sehr oft |
| Blutbild | kleines und großes Blutbild (Differenzialblutbild) |
| weitere Verfahren zur Diagnose | Knochenmarkpunktion Lumbalpunktion zur Klärung eines Befalls des zentralen Nervensystems |
| weitere mikroskopische Untersuchungen | Untersuchung eines Knochenmarksausstriches Liquoruntersuchung des Lumbalpunktates |
| zytogenetische Kennzeichen | bei Erwachsenen und Kindern unterschiedliche genetische Veränderungen mit komplexen Aberrationen der Chromosomen (Philadelphia-Chromosom u.a.) |
| Bildgebende Verfahren | Sonografie, Computertomografie (CT), Magnetresonanztomografie (MRT), Röntgen |
| Symptome | Unureichende Funktion des Knochenmarks durch Verdrängung der normalen Blutbildung durch die wuchernden Lymphoblasten
Anzeichen der Blutarmut mit Schwäche, Blässe Störungen der Blutgerinnung durch fehlende Blutplättchen mit Nasen- und Zahnfleischbluten, blauen Flecken (Hämatomen) und Hauteinblutungen (Petechien). Verlangsamter Wundverschluss Immschwäche mit Infektionen und fiebrigen Entzündungen durch das Fehlen funktionsfähiger Leukozyten Knochen- und Gelenkschmerzen vor allem bei Kindern Lymphknotenschwellungen, vergrößerte Milz, Leber und Thymusdrüse Lähmungserscheinungen und neurologische Ausfälle durch die Beteiligung von Hirn und Hirnhäuten Fehlender Appetit und Gewichtsabnahme |
| Einstufung der Risikogruppe nach | Lebensalter Gesundheitszustand Untergruppe der ALL Anzahl der Leukozyten Begleiterkrankungen |
| Therapie | Chemotherapie mit Corticosteroiden, Anthracyclinen, Cytarabin, Vincristin, Cyclophosphamid
Strahlentherapie zur Verhinderung einer Beteiligung des Gehirns, teilweise auch des Mittelfellraums (Mediastinum) Stammzelltransplantation |
| Erfolgsquote der Therapie | unbehandelt innerhalb von Tagen bis Wochen tödlich mit Chemotherapie heilbar bei 35-50 % der Erwachsenen und bis zu 80 % aller Kinder Prognose von Fall zu Fall sehr unterschiedlich, da Krankheitsbild uneinheitlich |
Akute myeloische Leukämie (AML) |
|
| betroffende Altergruppe | Erwachsene |
| Anmerkungen | häufigste Leukämie bei Neugeborenen bei Kindern selten Hälfte der Patienten über 70 Jahre |
| mittlerer Altersdurchschnitt | 63 Jahre |
| Häufigkeit | 80 % der akuten Leukämien bei Kindern 20 % der Leukämien |
| Inzidenz (Neuerkrankungen) | 3/100.000 pro Jahr |
| Geschlechterverhältnis Männer: Frauen | 1,4:1,0 |
| Krankheitsverlauf | akuter Ausbruch innerhalb weniger Wochen |
| Klassifikation | nach WHO in AML mit wiederkehrenden genetischen Veränderungen AML mit Myeolodysplasie-assoziierten Veränderungen Therapie-assoziiierte myeloische Neoplasien Nicht anderweitig klassifizierte AML Weitere Klassifikation nach FAB |
| Ursachen und Risikofaktoren | mutagene Faktoren wie ionisierende Strahlung (Röntgenstrahlung, Radioaktivität) krebserregenede Chemikalien Chemotherapie mit zellvermehrungshemmenden Substanzen (Zytostatika) genetische Faktoren Vorerkrankungen wie CML, aplastische Anämie Rauchen |
| Erhöhtes Risiko bei genetischen Erkrankungen | Klinefelter-Syndrom, Down-Syndrom, Patau-Syndrom; Kostmann-Syndrom, Bloom-Syndrom, Fanconi-Anämie |
| entartete Zellen | Myeloische Stammzellen (Vorläuferzellen der roten Blutkörperchen (Erythrozyten), Blutplättchen (Thrombozyten) und einem Teil der weißen Blutkörperchen (Leukozyten: Granulozyten, Monozyten) bleiben auf früher Entwicklungsstufe stehen: Myeloblasten.
Massive Vermehrung im Knochenmark und im Blut. |
| Geschwindigkeit der Veränderungen des Blutbildes | schnell |
| Lokalisation | im ganzen Körper verteilt |
| Leukozyten erhöht | 50 % der Fälle |
| Blutarmut (Anämie) | bei über 90 % |
| verringerte Blutplättchenzahl (Thrombopenie) | 80 % der Fälle |
| Veränderungen der sonstigen Blutwerte | Lactat-Dehydrogenase (LDH) erhöht Blutsenkungsgeschwindigkeit (BSG) erhöht Harnsäure erhöht |
| Vergrößerung der Lymphknoten | leicht bis mittel |
| Vergrößerung der Milz | oft |
| Blutbild | kleines und großes Blutbild (Differenzialblutbild) |
| weitere Verfahren zur Diagnose | Knochenmarkpunktion Lumbalpunktion zur Klärung eines Befalls des zentralen Nervensystems |
| weitere mikroskopische Untersuchungen | Untersuchung eines Knochenmarksausstriches Liquoruntersuchung des Lumbalpunktates |
| zytogenetische Kennzeichen | Verlagerung von Chromosomenabschnitten (Translokationen), z.B. Philadelphia-Chromosom oder Translokation t(15;17) bei der akuten Promyelozytenleukämie (APL) |
| Bildgebende Verfahren | Sonografie, Computertomografie (CT), Magnetresonanztomografie (MRT), Röntgen |
| Symptome | Unzureichende Funktion des Knochenmarks durch Verdrängung der normalen Blutbildung durch die wuchernden Myeloblasten
Anzeichen der Blutarmut mit Schwäche, Blässe Störungen der Blutgerinnung durch fehlende Blutplättchen mit Nasen- und Zahnfleischbluten, blauen Flecken (Hämatomen) und Hauteinblutungen (Petechien). Verlangsamter Wundverschluss Immunschwäche mit Infektionen und fiebrigen Entzündungen durch das Fehlen funktionsfähiger Granulozyten und Monozyten/Makrophagen Knochen- und Gelenkschmerzen Lymphknotenschwellungen, vergrößerte Milz Bauchschmerzen, fehlender Appetit, Gewichtsabnahme Selten Befall des zentralen Nervensystems, Hautveränderungen und Atemnot |
| Einstufung der Risikogruppe nach | Lebensalter Gesundheitszustand Untergruppe der AML Anzahl der Leukozyten Begleiterkrankungen |
| Therapie | Chemotherapie (Cytarabin (AraC), Daunorubicin, Thioguanin, Azacitidin, Decitabin)
Stammzelltransplantation Bei Einlagerung von Myeloblasten In Haut, Knochenhaut und Knochenmark (Chloromen) zusätzlich Bestrahlung |
| Erfolgsquote der Therapie | komplette Remission bei 70 % der Fälle |
chronische lymphatische Leukämie
|
|
| betroffende Altergruppe | mittelalte und ältere Erwachsene |
| Anmerkungen | häufigste Leukämie bei Erwachsenen „Altersleukämie“ |
| mittlerer Altersdurchschnitt | 70 – 75 Jahre |
| Häufigkeit | bei Kindern unter 1 % aller Leukämien |
| Inzidenz (Neuerkrankungen) | 4/100.000 pro Jahr |
| Geschlechterverhältnis Männer: Frauen | 1,7:1,0 |
| Krankheitsverlauf | sehr heterogen, mit aggressiven oder sehr langsamen Verläufen |
| Klassifikation | Einteilung nach Binet mit Stadium A, B, C nach Hämoglobinkonzentration, Thrombozytenzahl und Anzahl der betroffenen Regionen (Lymphknoten, Leber, Milz) Einteilung nach Rai nach Lymphadenopathie, Hepatomegalie/Splenomegalie, Hämoglobin und Thrombozyten |
| Ursachen und Risikofaktoren | Risikofaktoren sind mutagene Faktoren wie ionisierende Strahlung (Röntgenstrahlung, Radioaktivität) krebserregende Chemikalien Chemotherapie mit zellvermehrungshemmenden Substanzen (Zytostatika) |
| Erhöhtes Risiko bei genetischen Erkrankungen | |
| entartete Zellen | Vorläuferzellen der Lymphozyten, vor allem B-Zellen, seltener B-Zellen, bilden fehlerhafte, nicht funktionelle Lymphozyten in Blut, Knochenmark, Milz, Leber |
| Geschwindigkeit der Veränderungen des Blutbildes | über Monate oder Jahre |
| Lokalisation | im ganzen Körper verteilt |
| Leukozyten erhöht | immer |
| Blutarmut (Anämie) | 50 % der Fälle, gering ausgeprägt |
| verringerte Blutplättchenzahl (Thrombopenie) |
40 % der Fälle |
| Veränderungen der sonstigen Blutwerte | |
| Vergrößerung der Lymphknoten | sehr ausgeprägt |
| Vergrößerung der Milz | häufig, aber mäßig |
| Blutbild | kleines und großes Blutbild (Differenzialblutbild) |
| weitere Verfahren zur Diagnose | Knochenmarkpunktion |
| weitere mikroskopische Untersuchungen | Untersuchung eines Knochenmarkausstriches Immunzytochemische Untersuchung der Leukämiezellen mit Antikörpern gegen bestimmte Oberflächenmarker (CD19, CD23, CD5) |
| zytogenetische Kennzeichen | vor allem Veränderungen der Chromosomen mit Wegfall (Deletion) von Abschnitten oder Verlagerungen (Translokationen), Trisomie-12 |
| Bildgebende Verfahren | Sonografie, Computertomografie (CT), Magnetresonanztomografie (MRT), Röntgen |
| Symptome | Lahmlegung des Immunsystems durch fehlender Antikörper mit resultierender Immunschwäche und Infektanfälligkeit Lymphknotenschwellungen, Vergrößerungen von Leber und Milz, Beteiligung der Haut (Juckreiz, Ekzeme, Pilzerkrankungen, Einblutungen (Petechien), Infiltrate) |
| Einstufung der Risikogruppe nach | Lebensalter Gesundheitszustand Untergruppe der CLL Anzahl der Leukozyten Begleiterkrankungen |
| Therapie | Chemotherapie (Cyclophosphamid, Fludarabin) Stammzelltransplantation Antikörpertherapie (Rituximab) |
| Erfolgsquote der Therapie | abhängig vom genetischen Hintergrund vollständige Heilung durch Chemotherapie und Antikörpertherapie nicht möglich komplette Remission durch Stammzelltransplantation prinzipiell möglich, aber hohe Sterblichkeitsraten |
chronische myeloische Leukämie (CML) |
|
| betroffende Altergruppe | Erwachsene |
| Anmerkungen | mit zunehmendem Alter steigendes Risiko |
| mittlerer Altersdurchschnitt | 35 – 60 Jahre |
| Häufigkeit | bei Kindern 2 % der Leukämien |
| Inzidenz (Neuerkrankungen) | 1,6/100.000 pro Jahr |
| Geschlechterverhältnis Männer: Frauen | 1,4:1,0 |
| Krankheitsverlauf | langsame Entwicklung mit unbehandelt typischem Verlauf aus chronischer Phase, Akzelerationsphase und Blastenkrise |
| Klassifikation | nach European Leukemia Net (ELN) in chronische Phase, akzelerierte Phase und Blastenkrise ähnliche Kiterien nach der Einteilung der WHO |
| Ursachen und Risikofaktoren | genetische Faktoren, mutagene Faktoren wie ionisierende Strahlung, krebserregende Chemikalien, Chemotherapie |
| Erhöhtes Risiko bei genetischen Erkrankungen | |
| entartete Zellen | Vorläuferzellen der Granulozyten bilden unreife Granulozyten, Ansiedlung in Milz und Leber weitere Vorstufen aus der myeloischen Reihe |
| Geschwindigkeit der Veränderungen des Blutbildes | über Monate oder Jahre schleichend, dann sehr schnell |
| Lokalisation | im ganzen Körper verteilt |
| Leukozyten erhöht | immer |
| Blutarmut (Anämie) | sehr oft, gering ausgeprägt |
| verringerte Blutplättchenzahl (Thrombopenie) | oft |
| Veränderungen der sonstigen Blutwerte | Lactat-Dehydrogenase (LDH) erhöht Harnsäure erhöht |
| Vergrößerung der Lymphknoten | geringfügig |
| Vergrößerung der Milz | oft, aber mäßig |
| Blutbild | kleines und großes Blutbild (Differenzialblutbild) |
| weitere Verfahren zur Diagnose | Knochenmarkpunktion zytogenetische Untersuchung |
| weitere mikroskopische Untersuchungen | Untersuchung eines Knochenmarksausstriches |
| zytogenetische Kennzeichen | 95 % der Fälle mit Philadelphia-Chromosom 22, restliche 5 % mit komplexen Chromosomenveränderungen |
| Bildgebende Verfahren | Sonografie, Computertomografie (CT), Magnetresonanztomografie (MRT), Röntgen |
| Symptome | chronische Phase mit langsamer Zunahme der weißen Blutkörperchen (Leukozytose) und Vergrößerungen von Leber und Milz Akzelerationsphase mit zunehmender Leukozytose, Blutarmut (Anämie) und verminderter Blutplättchenzahl (Thrombozytopenie) durch Verdrängung der Blutbildung Blastenkrise ähnlich einer akuten Leukämie mit akuter Leukozytose und Ansammlung von Blasten in Blut und außerhalb der lymphatischen Organe (Chlorome) |
| Einstufung der Risikogruppe nach | Lebensalter Gesundheitszustand Untergruppe der CML Anzahl der Leukozyten Begleiterkrankungen |
| Therapie | Stammzelltransplantation Tyrosinkinase-Inhibitoren (TKI) wie Imatinib, Dasatinib, Bosutinib |
| Erfolgsquote der Therapie | komplette Remission wird noch diskutiert, da TKI noch nicht lange genug im Einsatz In jedem Fall wesentlich bessere Überlebensraten seit Einführung der TKI (Fünf-Jahres-Überlebensrate bei Imatinib über 90 %) |
Hodgkin-Lymphome (HL) |
|
| betroffende Altergruppe | Erwachsene |
| Anmerkungen | vor allem Erwachsene mittleren Alters |
| mittlerer Altersdurchschnitt | drei Altersgipfel: 12 – 44 – 70 Jahre mittlerer Altersgilpfel bei 32 Jahren |
| Häufigkeit | 0,4 % aller Krebsneuerkrankungen |
| Inzidenz (Neuerkrankungen) | 2-4/100.000 pro Jahr Kinder: 0,7/100.000 pro Jahr |
| Geschlechterverhältnis Männer: Frauen | 1,5:1,0 |
| Krankheitsverlauf | langsame Entwicklung |
| Klassifikation | WHO-Klassifikation mit Nodulär-lymphozytenprädominantes HL (NLPHL) Klassisches Hodgkin-Lymphom (cHL) |
| Ursachen und Risikofaktoren | genaue Ursachen noch nicht geklärt Zusammenhang mit Infektion mit Eppstein-Barr-Virus (EBV: Pfeiffersches Drüsenfieber, Mononucleosis infectiosa): Virus führt zur Neuanordnung der Gene für die Immunglobuline in den B-Zellen (Hodgkin-Zellen, Reed-Sternberg-Zellen) Störungen des Immunsystems durch HIV oder Immunsuppressiva nach Knochenmark- und Organtransplantationen erhöhen das Risiko deutlich |
| Erhöhtes Risiko bei genetischen Erkrankungen | |
| entartete Zellen | vor allem B-Lymphozyten in den Lymphknoten, dazu weitere Lymphozyten, Makrophagen, eosinophile Granulozyten, Plasmazellen |
| Geschwindigkeit der Veränderungen des Blutbildes | über Monate |
| Lokalisation | am häufigsten im Halsbereich (zervikal; 80 %) Im Brustkorb (mediastinal) oder in der Leiste (inguinal) |
| Leukozyten erhöht | meistens deutlich erniedrigt! Wenn Leukozytose auftritt, dann nur aus wuchernden Lymphozyten (Lymphozytose) |
| Blutarmut (Anämie) | häufig |
| verringerte Blutplättchenzahl (Thrombopenie) | oft |
| Veränderungen der sonstigen Blutwerte | C-reaktives Protein (CRP) erhöht Blutsenkungsgeschwindigkeit (BSG) erhöht Lactat-Dehydrogenase (LDH) erhöht |
| Vergrößerung der Lymphknoten | erheblich, aber schmerzlos |
| Vergrößerung der Milz | oft erheblich |
| Blutbild | kleines und großes Blutbild (Differenzialblutbild) keine spezifischen Laborparameter! |
| weitere Verfahren zur Diagnose | Sicherung der Diagnose durch Biopsien und Entnahme betroffener Lymphknoten für daran anschließende histologische Untersuchungen |
| weitere mikroskopische Untersuchungen | Nachweis von typischen Hodgkin-Zellen und Reed-Sternberg-Zellen |
| zytogenetische Kennzeichen | keine eindeutigen zytogenetischen Marker |
| Bildgebende Verfahren | Sonografie, Computertomografie (CT), Magnetresonanztomografie (MRT), Röntgen |
| Symptome | schmerzlose Lymphknotenschwellungen an Hals, in der Achselhöhle und in der Leistengegend Fieber, Nachtschweiss, Leistungsabfall, Müdigkeit, unerklärliche Gewichtsabnahme seltene, aber absolut typische schmerzende Lymphknoten nach Alkoholgenuss Vergrößerungen von Milz und Leber eher selten auftretend in fortgeschrittenen Stadien Infektanfälligkeit, Nervenschädigungen (Neuralgien), Hirnentzündungen (Encephalitis), Autoimmunerscheinungen |
| Einstufung der Risikogruppe nach | Lebensalter Gesundheitszustand Vorhandsein der B-Zell-Antigene CD20 und CD79a Anzahl der Lymphozyten Anzahl der befallenen Lymphknotenregionen Seite des Zwerchfells mit Lymphknotenbefall Tumor im Zwischenfellraum (Mediastinum) Befall von Organen außerhalb des lymphatischen Systems |
| Therapie | Je nach Typ Chemotherapie (Vincristin, Etoposid, Adriamycin, Cyclophosphamid) und/oder Strahlentherapie Vorsicht: Bestrahlung kann weitere Tumoren (Sekundärmalignome) verursachen! Antikörpertherapie |
| Erfolgsquote der Therapie | komplette Remission in vielen Fällen möglich, vor allem in frühen Stadien Heilungsrate in fortgeschrittenen Stadien etwa 60 % 5-Jahres-Überlebensraten je nach Stadium über 90%, bei erneuter Erkrankung (Rezidiv) deutlich geringer bei Rezidiven Prognose umso schlechter, je früher dieses auftritt besonders bei Kindern und Heranwachsenden sehr gute Prognose |
Non-Hodgkin-Lymphome (NHL) |
|
| betroffende Altergruppe | alle Altersstufen |
| Anmerkungen | mit zunehmendem Alter steigendes Risiko |
| mittlerer Altersdurchschnitt | mit dem Alter ansteigend |
| Häufigkeit | 5 % aller Krebsneuerkrankungen |
| Inzidenz (Neuerkrankungen) | 5-10/100.000 pro Jahr bei AIDS-Patienten 1.000fach erhöhtes Risiko |
| Geschlechterverhältnis Männer: Frauen | 1,5:1,0 |
| Krankheitsverlauf | sehr heterogen, Verlauf abhängig vom genetischen Subtyp |
| Klassifikation | WHO-Klassifikation nach Vorläuferzellen, Oberflächemmerkmalen, Gestalt der Zellen und Teilungsrate: Prolymphozyten-Leukämie Kleinzellige B-Zell-Lymphome Großzellige B-Zell-Lymphome Burkitt-Lymphome Multiples Myelom (Plasmozytom) |
| Ursachen und Risikofaktoren | genaue Ursachen noch nicht vollständig geklärt vor allem genetische Veränderungen an den Chromosomen mutagene Faktoren wie ionisierende Strahlung, krebserregende Chemikalien, Chemotherapie, Pestizide (Malathion, Glyphosat) Virusinfektionen (HIV, EBV, HTLV-1) Autoimmunerkrankungen (Sjögren-Syndrom) Bakterieninfektionen mit Helicobacter pylori, dem Hauptverursacher von Magengeschwüren (MALT-Lymphom der Magenschleimhaut) |
| Erhöhtes Risiko bei genetischen Erkrankungen | erblich beim Wiskott-Aldrich-Syndrom auftretend |
| entartete Zellen | B- oder T-Zellen der lymphatischen Organe (Lymphknoten, Milz), daher Unterscheidung zwischen einer B- (80 %) und einer T-Linie (20 %) des NHL sehr selten sind Killerzellen betroffen |
| Geschwindigkeit der Veränderungen des Blutbildes | über Monate |
| Lokalisation | sehr unterschiedlich je nach Klassifikation: im ganzen Körper verteilt oder in verschiedenen inneren Organen (extranodal), in Lymphknoten (nodal), bevorzugt in der Haut (kutan) |
| Leukozyten erhöht | meistens deutlich erniedrigt! Wenn Leukozytose auftritt, dann nur aus wuchernden Lymphozyten (Lymphozytose) |
| Blutarmut (Anämie) | häufig, oft durch Auflösung der roten Blutkörperchen (hämolytische Anämie) |
| verringerte Blutplättchenzahl (Thrombopenie) | oft |
| Veränderungen der sonstigen Blutwerte | Blutsenkungsgeschwindigkeit (BSG) erhöht Blutwert für Eisen erniedrigt Blutwert für Ferritin erhöht Fibrinogen erhöht Globulinwerte erhöht – vor allem der Immunglobuline der entarteten B-Zellen (monoklonale Gammopathie) |
| Vergrößerung der Lymphknoten | erheblich, aber schmerzlos |
| Vergrößerung der Milz | oft erheblich |
| Blutbild | kleines und großes Blutbild (Differenzialblutbild) Laborparameter sehr unterschiedlich |
| weitere Verfahren zur Diagnose | Sicherung der Diagnose durch Biopsien und Entnahme betroffener Lymphknoten für daran anschließenden histologische Untersuchungen, zytogenetische und molekularbiologische Untersuchungen der zugrunde liegenden Chromosomenveränderungen am Gewebematerial |
| weitere mikroskopische Untersuchungen | Nachweis des Fehlens der für HL typische Hodgkin-Zellen und Reed-Sternberg-Zellen |
| zytogenetische Kennzeichen | klassischer Marker: Verschiebung eines Chromsomenbruchstückes (Burkitt-Translokation t(8;14)(q24;q32)), das das Protoonkogen c-MYC aktiviert weitere Chromosomenveränderungen bei den verschiedenen Untergruppen (Trisomie-3, Trisomie-12 und andere) |
| Bildgebende Verfahren | Sonografie, Computertomografie (CT), Magnetresonanztomografie (MRT), Röntgen |
| Symptome | schmerzlose Lymphknotenschwellungen an Hals, in der Achselhöhle und in der Leistengegend Fieber, Nachtschweiss, Leistungsabfall, Müdigkeit, unerklärliche Gewichtsabnahme Vergrößerungen von Milz und Leber seltener in fortgeschrittenen Stadien Infektanfälligkeit, durch die Verdrängung der Blutbildung im Blutbild entweder kaum Leukozyten zu finden (Leukopenie) oder lediglich Lymphozyten (Leukozytose, genauer Lymphozytose) |
| Einstufung der Risikogruppe nach | Lebensalter Gesundheitszustand Blutsenkungsgeschwindigkeit (BSG) Anzahl der befallenen Lymphknoten Seite des Zwerchfells mit Lymphknotenbefall Befall von Organen außerhalb des Lymphatischen Systems Bösartigkeit (Malignität) |
| Therapie | abhängig vom Stadium und Subtyp Chemotherapie (Cyclophosphamid, Vincristin, Doxorubicin plus Prednisolon = CHOP) und/oder Strahlentherapie |
| Erfolgsquote der Therapie | sehr heterogene Gruppe, daher Prognose abhängig von Subtyp des NHL, Stadium und Alter des Patienten sehr unterschiedlich teilweise komplette Remission möglich teilweise schneller tödlicher Verlauf lange Rekonvaleszenzzeiten |
weiterführende Informationen und Hilfe:
- Kompetenznetz Magline Lymphome. Link>>.
- Kompetenznetz Leukämie: Leukämien. Link>>.
- Deutsche Gesellschaft für Hämatologie und Onkologie:
- Deutsche Krebshilfe – Die Blauen Ratgeber:
- Janssen-Cilag Krebsratgeber:
- Deutsches Krebsforschungszentrum (DKFZ):
- Deutsche Leukämie- und Lymphomhilfe (DLH):
- Kinderkrebsinfo:
Quellen und Literaturverzeichnis
- W. Hiddemann (Hrsg.), Tumorzentrum München: Manual Leukämien, myelodysplastische und myeloprollferative Syndrome: Empfehlungen zur Diagnostik, Therapie und Nachsorge. 2. Auflage. Germering 2003: Zuckschwertdt-Verlag. ISBN-10: 3886038025.
- Dietrich Reinhardt, Thomas Nicolai, Klaus-Peter Zimmer (Hrsg.): Therapie der Krankheiten im Kindes- und Jugendalter. 9. Auflage. Heidelberg: Springer Verlag (2014). ISBN-10: 3642418139.
- Christian Müller: Ein Meilenstein in der Medizin: Die Geschichte des Behandlungserfolges bei Leukämie und Lymphom im Kindesalter. Essen 2014: Lehmanns-Verlag. ISBN-10: 3865416586.
- Reinhard Andreesen, Hermann Heimpel: Klinische Hämatologie. München 2009: Urban & Fischer/Elsevier-Verlag. ISBN-10: 343731498X.
- Marlies Michl: BASICS Hämatologie. München 2016: Urban & Fischer/Elsevier-Verlag. ISBN-10: 3437421697.
- Kurt Possinger (Hrsg.), Anne Constanze Regierer (Hrsg.): Facharztwissen Hämatologie Onkologie. 3. Auflage. München 2015: Urban & Fischer/Elsevier-Verlag. ISBN-10: 3437212133.
- Dietmar P. Berger, Roland Mertelsmann: Das Rote Buch: Hämatologie und Internistische Onkologie. Landsberg am Lech 2017: Verlag ecomed Medizin. ISBN-10: 3609512210.
- S. Swerlow, E. Campo, N. L. Harris: WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues (World Health Organization Classification of Tumours, Band 2). ISBN-10: 928324494X.
- Paul Imbach, Thomas Kühne, Robert J. Arceci: Kompendium Kinderonkologie. 3. Auflage. Stuttgart 2014: Springer-Verlag. ISBN-10: 3662434849.
- Charlotte Niemeyer, Angelika Eggert: Pädiatrische Hämatologie und Onkologie (Springer Reference Medizin). 2. Auflage. Springer-Verlag. ISBN-10: 366243685X.
- Lorenz Grigull, Benedikt Wronski: Huckepack durch die Kinderonkologie: Einsteigerbuch für die Kitteltasche. Stuttgart 2016: Springer-Verlag. ISBN-10: 3662499096.
- Thomas Kühne, Alexandra Schifferli: Kompendium Kinderhämatologie. Stuttgart 2015: Springer-Verlag. ISBN-10: 3662481022.