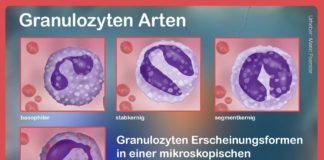
Zu wenig neutrophile Granulozyten
 Als Neutropenie oder Neutrozytopenie bezeichnet man den akuten Abfall der Zahl neutrophiler Granulozyten im Blut. Sie sind die größte Gruppe der weißen Blutkörperchen (Leukozyten) und damit besonders wichtig für die Immunabwehr. Ein Fehlen führt daher zu einer schweren Beeinträchtigung des Immunsystems. Ursächlich dafür sind Störungen der Blutbildung oder ein erhöhter Verbrauch. Die Therapie richtet sich nach der Krankheitsursache.
Als Neutropenie oder Neutrozytopenie bezeichnet man den akuten Abfall der Zahl neutrophiler Granulozyten im Blut. Sie sind die größte Gruppe der weißen Blutkörperchen (Leukozyten) und damit besonders wichtig für die Immunabwehr. Ein Fehlen führt daher zu einer schweren Beeinträchtigung des Immunsystems. Ursächlich dafür sind Störungen der Blutbildung oder ein erhöhter Verbrauch. Die Therapie richtet sich nach der Krankheitsursache.

Neutropenie – Das Wichtigste auf einen Blick!
- Neutrophile Granulozyten gehören zu den weißen Blutkörperchen und bilden die größte Gruppe der Granulozyten. Daher sind sie für die Immunabwehr wichtig.
- Sie lassen sich im Differenzialblutbild feststellen. Eine Verminderung bezeichnet man als Neutropenie oder Neutrozytopenie, eine Vermehrung als Neutrophilie. Extremfälle sind Agranularzytose und Granularzytose.
- Je weniger neutrophile Granulozyten im peripheren Blut vorhanden sind, desto größer ist die Gefahr einer Infektion mit Bakterien, Pilzen und Viren.
- Ursache einer Neutropenie sind Beeinträchtigungen der blutbildenden Zellen im roten Knochenmark. Dazu gehören Erbkrankheiten, Infektionen, Krebstherapie und einige Medikamente. Sie tritt zudem bei erhöhtem Verbrauch an Leukozyten infolge von Allergien und Entzündungen auf.
Neutropenie ist ein Symptom, keine Erkrankung. Daher orientiert sich die Therapie an der verursachenden Grunderkrankung.
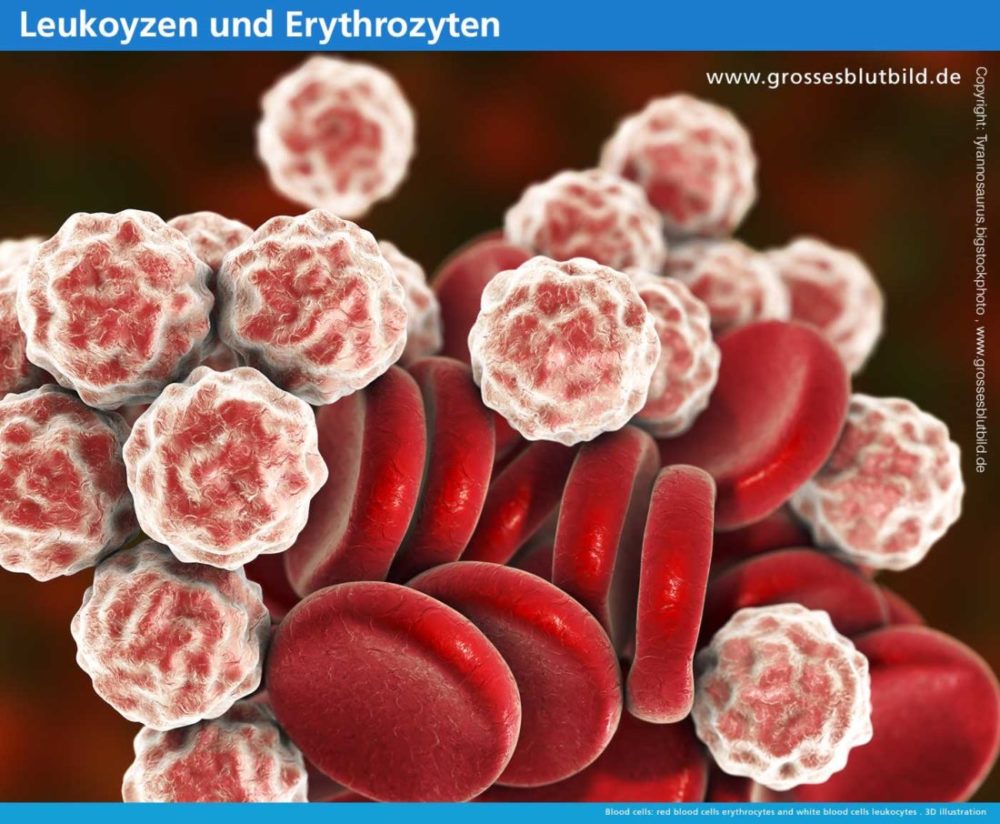
Normwerte der neutrophilen Granulozyten
| Zellbezeichnung | Zellanteil an den Gesamt Leukozyten | Zellen pro pro µl |
| Neutrophile Granulozyten | ||
| – Stabkernige (neutrophile) Granulozyten | 3 bis 5% | 150–400 |
| – Segmentkernige (neutrophile) Granulozyten | 50 bis 70% | 3000–6000 |
| Eosinophile Granulozyten | 3 bis 4% | 50–250 |
| Basophile Granulozyten | 0 bis 2% | 15–50 |
(Quelle: www.grossesblutbild.de)
Die neutrophilen Granulozyten gehören zu den weißen Blutkörperchen und werden im roten Knochenmark gebildet. Dieses gibt sie in unreifer Form ab. Die Vorläufer mit stabkernigen Zellkernen reifen sehr schnell und werden zu segmentkernigen neutrophilen Granulozyten. Bei normaler Reifung finden sich im großen Blutbild 150-400 Stabkernige (3-5 Prozent) und 3000-58000 Segmentkernige (50-70 Prozent).
Werden viele Granulozyten produziert, tritt eine Linksverschiebung im Differenzialblutbild auf. Das bedeutet, dass sich vermehrt unreife Formen im Blut nachweisen lassen.
Die Abnahme der neutrophilen Granulozyten bezeichnet man als Neutrozytopenie oder Neutropenie. Nur noch wenige Zellen finden sich bei einer Agranularzytose. Bei gegenüber dem Referenzbereich erhöhten Werten spricht man von einer Neutrophilie, im Extremfall von einer Granularzytose.
Ursachen der kongenitalen Neutropenie
Man unterscheidet zwischen einer kongenitalen (angeborenen) und sekundären (erworbenen) Neutropenie. Ist die Ursache nicht bekannt, spricht man von einer idiopathischen Neutropenie.
Angeborene Neutropenien kommen relativ selten vor und sind auf genetische Veränderungen zurückzuführen. Dazu gehören eigenständige Neutropenien wie
- Morbus Kostmann (Kostmann-Syndrom, kongenitale infantile Agranularzytose) – meist familiär gehäuft, selten sporadisch als Einzelfall auftretend, mit Ausreifungsstopp der Granulozyten und resultierender schwerer Agranularzytose bereits bei der Geburt;
- zyklische Neutropenie mit einem typischen Zyklus von 21 Tagen, in dem sich neutropenische und normale Blutwerte abwechseln
und Stoffwechselerkrankungen, die mit einer Neutropenie einhergehen:
- Shwachmann-Diamond-Syndrom (SDS), autsomal-rezessiv vererbt mit Beeinträchtigungen mehrerer Organsysteme, vor allem der Bauchspeicheldrüse (Pankreas) mit Fettstühlen, Wachstumsstörungen und Skelettveränderungen)
- von Gierke-Krankheit (Glykogenose Typ 1B) mit abnormer Ansammlung von Glykogen in Leber und Milz, die Organvergrößerung, Hypoglykämie und Nierenschäden verursachen;
- Barth-Syndrom.
Ursachen der Neutropenie: verminderte Produktion
Faktoren, die zu einer erworbenen Neutropenie führen, sind verminderte Produktion oder erhöhter Verbrauch. Ersteres ist der Fall bei
- Grunderkrankungen, die zu einer Verminderung der neutrophilen Granulozyten im Blut führen
- schwere aplastische Anämie
- Fanconi-Anämie
- Myelodysplasie
- akute myeloische Leukämie (AML)
- Virusinfekte
- Masern
- Windpocken
- Röteln
- HIV/AIDS
- Mononukleose
- Hepatitis
- Infektionen mit Bakterien
- Salmonella enterica (Typhus)
- Mycobacterium tuberculosis (Tuberkulose)
- Rickettsia spec. (diverse Rickettsiosen)
- Brucella spec. (diverse Brucellosen)
- Staphylococcus spec., vor allem Staphylococcus aureus – auch multiresistente Keime (MRSA)
- Krebsbehandlung, die das Knochenmark beeinträchtigt
- Chemotherapie
- Bestrahlung
- Medikamente
- Antibiotika (vor allem Penicillin und Sulfonamide)
- Antiepileptika (Benzodiazepine wie Bromazepam und Clonazepam)
- Barbiturate
- Antikonvulsiva
Ursachen der Neutropenie: erhöhter Verbrauch
Zu einem erhöhten Verbrauch neutrophiler Granulozyten kommt es durch
- Autoimmunerkrankungen
- Allergien
- Lupus erythematodes
- Hashimoto-Thyreoiditis
- Autoimmun-Neutropenie, bei der spezifische Autoimmun-Antikörper die neutrophilen Granulozyten zerstören; vor allem bei Frauen mit weiteren Immunerkrankungen.
- Schwere Entzündungen
- Bauchfellentzündung (Peritonitis)
- Lungenentzündung (Pulmonie)
- Blutvergiftung (Sepsis)
- Vergiftung durch bakterielle Endotoxine
- Anaphylaxie (anaphylaktischer Schock).
Welche Ursachen führen zur Erkrankung?
Die Bildung der neutrophilen Granulozyten erfolgt im Knochenmark. Kommt es zu einer Schädigung des Marks, resultiert daraus die Neutropenie. Beispielsweise entsteht das Phänomen infolge einer Chemotherapie oder einer länger anhaltenden Antibiotika-Therapie. Des Weiteren besteht die Möglichkeit, dass giftige Chemikalien die Krankheit auslösen. Kommen die Patienten mit giftigen Pflanzen oder Schlangengift in Kontakt, verringert sich die Anzahl der besonderen Granulozyten ebenfalls. Bei einer Organtransplantation wird das Immunsystem durch spezielle Medikamente systematisch unterdrückt, um die Abstoßungsreaktion des Körpers zu unterbinden. Auch das führt zur Neutropenie.
Liegt eine akute Entzündung im Körper vor, verbrauchen die körpereigenen Abwehrkräfte zahlreiche neutrophile Granulozyten, um den Entzündungsprozess zu unterdrücken. Bleibt die Entzündung über einen längeren Zeitraum bestehen, stockt die Neuproduktion der Zellen: Das Knochenmark braucht zu lange, um die neutrophilen Granulozyten zu bilden, sodass im Körper ein Mangel entsteht. Nach dem Abklingen der Infektion reguliert sich die Neuproduktion der besonderen weißen Blutkörperchen. Jedoch zeigen sich die neu gebildeten Zellen unreif, da es sich bei ihnen um Vorläuferzellen handelt. Fachlich nennt sich der Prozess eine Linksverschiebung.
Kommt es zu einer schweren Erkrankung, erhöht sich das Risiko, dass eine Neutropenie folgt. Auch bei chronischen Autoimmunkrankheiten manifestiert sich diese gesundheitliche Komplikation.
Symptome einer Neutropenie
Je nach Abfall der Neutrophilenzahl im peripheren Blut unterscheidet man verschiedene Schweregrade abhängig von der absoluten Neutrophilenzahl (ANZ):
- milde Neutropenie (ANZ 1000-1500/µl),
- mittelgradige Neutropenie (ANZ 500-1000/µl) und
- schwere Neutropenie (ANZ unter 500/µl).
Eine vorübergehende, nur kurz anhaltende Verminderung bezeichnet man als akute Neutropenie. Von einer chronischen Neutropenie spricht man, wenn sie länger als drei Monate andauert.
Je weiter eine Neutropenie fortschreitet, desto größer ist die Gefahr einer Infektion. Patienten mit einer schweren Verlaufsform sind daher stationär zu behandeln.
Besonders betroffen sind Haut und Schleimhäute, die in unmittelbarem Kontakt mit potentiellen Krankheitserregern stehen. Ist die Immunabwehr geschwächt, haben normalerweise harmlose Mitbewohner die Chance auf ein Eindringen in den Körper. Staphylokokken, Streptokokken und/oder Pilze befallen vor allem die Atemwege und führen zu lebensbedrohlichen Infektionen.
Die Folgen sind
- Fieber
- Mandelentzündung (Tonsillitis)
- Bronchitis
- Nebenhöhlenentzündung (Sinusitis)
- Mittelohrentzündung (Otitis media)
- Entzündungen und Ulzerationen der Schleimhäute, etwa der Mundschleimhaut (aphthöse Stomatitis) und des Zahnfleisches (Gingivitis)
- Nagelbettentzündung (Paronychie)
- Bindegewebsentzündung (Phlegmone)
- Blutvergiftung (Septikämie, Sepsis)
- Lungenentzündung (Pneumonie)
Die Gefahr eines schweren Verlaufs ist bei einer Agranularzytose besonders hoch. Hier treten zudem häufiger Infektionen mit Pilzen (Candida spec.) und Viren auf.
Wie erfolgt die Diagnose der Neutropenie?
Liegt eine akute Entzündung im Körper vor, verbrauchen die körpereigenen Abwehrkräfte zahlreiche neutrophile Granulozyten. Sie übernehmen die Aufgabe, den Entzündungsprozess zu unterdrücken. Bleibt die Komplikation über einen längeren Zeitraum bestehen, stockt die Neuproduktion der Zellen. Das Knochenmark braucht zu lange, um die neutrophilen Granulozyten zu bilden, sodass im Körper ein Mangel entsteht. Nach dem Abklingen der Infektion reguliert sich die Neuproduktion der besonderen weißen Blutkörperchen.
Die Diagnostik erfolgt in zwei Stufen:
- Feststellung der Neutropenie im Blutbild
- Abklärung der Ursache:
- Knochenmark
- Entzündungen akut/chronisch
- Allergische Ursachen
- Autoimmunreaktionen (Antikörper)
Therapie der Neutropenie
Ein Abfall der weißen Blutkörperchen im Differenzialblutbild ist ein Symptom, keine Krankheit. Dementsprechend gilt es die Krankheitsursache zu behandeln. Dabei bieten regelmäßig erhobene Differenzialblutbilder Information über den Fortschritt des Heilungsprozesses.
Diagnostizieren die Ärzte eine Verminderung der neutrophilen Granulozyten, steht für die Betroffenen die Hygiene an erster Stelle. Beispielsweise waschen die Patienten häufig ihre Hände und verwenden Desinfektionsmittel. Bei einer schweren Form der Erkrankung benutzen sie einen Mundschutz. Der Sinn besteht darin, das Eindringen von Bakterien und Viren zu verhindern. Kommt es nach einer Transplantation eines Organs zur medikamentös ausgelösten Neutrophilie, benötigen die Erkrankten ein Einzelzimmer. Die Isolation beugt beispielsweise der Ansteckung weiteren Erregern vor.
Des Weiteren lohnt es sich, die Ausreifung der neugebildeten Granulozyten anzuregen. Hierfür kommt ein spezifischer Wachstumsfaktor, der G-CSF, zum Einsatz.
Speziell bei der Behandlung kommen Medikamente mit G-CSF zur Anwendung. Sie sorgen dafür, dass keine Neutropenie entsteht. Sie sorgen dafür, dass die verbrauchten Granulozyten rascher nachgebildet werden. Alternativ bewährt es sich, eine intensive Antibiotikatherapie zu beginnen.
Die Medikamente führen zu einer deutlichen Verkürzung der Neutropeniephase. Beide Maßnahmen können begleitend zu einer Chemotherapie eingesetzt werden, um die Gefahr einer Immunschwächung und Infektion zu mindern.
Bei Allergien und Autoimmunreaktionen als Ursache sind weitere Therapien möglich, die hier verkürzt nicht dargestellt werden können.
Leukopenie Therapie
Es bewährt es sich, den Verzehr von ungekochtem Fleisch zu vermeiden. Verspeisen Sie frisches Obst oder Gemüse, waschen Sie die Produkte sorgfältig. Gleichzeitig besteht die Notwendigkeit, ausreichend Flüssigkeit zu konsumieren.
Bereits bei einer ungefährlichen Infektion führt die Verminderung der Granulozyten zu Fieber. Demnach sollten Sie das Thermometer stets zur Hand haben, um eine Kontrollmessung durchzuführen. Liegt bei Ihnen eine niedrige Konzentration der weißen Blutkörperchen vor, halten Sie sich besser von erkrankten Personen fern. Zudem eignen sich Reinigungstücher, um beispielsweise die Griffe von Türen oder Einkaufswagen zu säubern. Auf die Weise beugen Sie einer Folgeinfektion vor.
Ebenso bewährt es sich, den Verzehr von ungekochtem Fleisch zu vermeiden. Verspeisen Sie frisches Obst oder Gemüse, waschen Sie die Produkte sorgfältig. Gleichzeitig besteht die Notwendigkeit, ausreichend Flüssigkeit zu konsumieren.
Quellen:
- SCNIR: Internationales Register für schwere chronische Neutropenien. Umfangreiches Infomaterial auf https://severe-chronic-neutropenia.org/de/infomaterial
- Gupta A, Wolfe HR, West HJ. I Have Neutropenia-What Do I Need to Know? JAMA Oncol. 2018 Sep 1;4(9):1307. doi: 10.1001/jamaoncol.2018.2653.
- Newburger PE. Autoimmune and other acquired neutropenias. Hematology Am Soc Hematol Educ Program. 2016 Dec 2;2016(1):38-42. Review.
- Dale DC. How I diagnose and treat neutropenia. Curr Opin Hematol. 2016 Jan;23(1):1-4. doi: 10.1097/MOH.0000000000000208. Review.
- Dale DC. How I manage children with neutropenia. Br J Haematol. 2017 Aug;178(3):351-363. doi: 10.1111/bjh.14677. Epub 2017 Apr 17. Review.
- Wade Kyono, Thomas D Coates: A practical approach to neutrophil disorders. Pediatric Clinics of North America, Volume 49, Issue 5, 2002,
929-971. - Gibson C, Berliner N. How we evaluate and treat neutropenia in adults. Blood. 2014 Aug 21;124(8):1251-8; quiz 1378. doi: 10.1182/blood-2014-02-482612. Epub 2014 May 28. Review.
- Spoor J, Farajifard H, Rezaei N. Congenital neutropenia and primary immunodeficiency diseases. Crit Rev Oncol Hematol. 2019 Jan;133:149-162. doi: 10.1016/j.critrevonc.2018.10.003. Epub 2018 Oct 13. Review.
- Afzal W, Owlia MB, Hasni S, Newman KA. Autoimmune Neutropenia Updates: Etiology, Pathology, and Treatment. South Med J. 2017 Apr;110(4):300-307. doi: 10.14423/SMJ.0000000000000637. Review.
- Palmblad J, Nilsson CC, Höglund P, Papadaki HA. How we diagnose and treat neutropenia in adults. Expert Rev Hematol. 2016 May;9(5):479-87. doi: 10.1586/17474086.2016.1142867. Epub 2016 Feb 16. Review.
- Palmblad J, Dufour C, Papadaki HA. How we diagnose neutropenia in the adult and elderly patient. Haematologica. 2014 Jul;99(7):1130-3. doi: 10.3324/haematol.2014.110288. Review.
- Dale DC. Understanding neutropenia. Curr Opin Hematol. 2014 Jan;21(1):1-2. doi: 10.1097/MOH.0000000000000012.
- Marlies Michl: BASICS Hämatologie. München 2016: Urban & Fischer-Verlag. ISBN-10: 3437421697.
- Willibald Pschyrembel: Klinisches Wörterbuch. 266. Auflage. Berlin 2014: Walter de Gruyter-Verlag. ISBN-10: 3110339978.