Warum zeigen sich die Leukozyten bei Neurodermitis erhöht?
In der Fachsprache nennt sich die Erkrankung Neurodermitis „atopisches Ekzem“. Hierbei kommt es oberhalb der Hautfläche zu einer entzündlichen Reaktion, die unterschiedliche Körper-Regionen betrifft. Das Phänomen zählt zu den atopischen Haut-Krankheiten und tritt bei Kindern sowie bei Erwachsenen auf. Innerhalb des Organismus läuft eine Entzündungs-Reaktion ab, daher sind die Leukozyten bei Neurodermitis erhöht. Die auch als weiße Blutkörperchen bezeichneten Zellen vernichten Fremdstoffe, die in die Blutbahn eindringen.
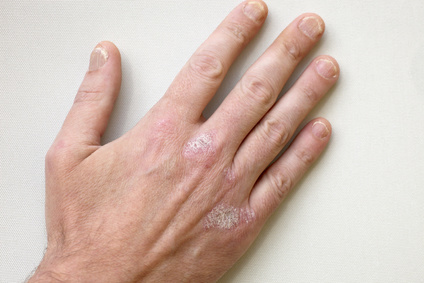
Um eine zeitweilige Senkung der weißen Blutzellen herbeizuführen, verschreiben die Mediziner den Patienten mit der Hautkrankheit Kortison. Diese Arznei stellt einen Entzündungs-Hemmer dar und unterdrückt die körpereigene Immun-Abwehr. Aus dem Grund erfolgt die Medikation ausschließlich über begrenzte Zeiträume.
Erhöhte Leukozyten bei Neurodermitis – das Fazit
Bei der atopischen Haut-Erkrankung Neurodermitis entstehen auf der Hautfläche Entzündungen, die auf lange Sicht die Epidermis-Struktur verändern. Am Beginn der Erkrankung leiden die Betroffenen an einem Defekt der Haut-Barriere. Dadurch entsteht eine Entzündung, die sich ausbreitet. In der Folge erhöht sich die Konzentration der Leukozyten bei Neurodermitis. Ihre Anzahl übersteigt den Normwert, da die Erkrankten über eine geschwächte Immun-Abwehr verfügen.
Durch den Anstieg der weißen Blutzellen versucht der Organismus, die körpereigenen Abwehrkräfte zu stabilisieren. Zu dem Zweck erhalten die T-Lymphozyten einen hohen Stellenwert. Sie erkennen die bei der Entzündung eindringenden Fremdkörper und aktivieren die Fresszellen.
Was stellt die Neurodermitis dar?
Die Bezeichnung Neurodermitis weist auf eine fehlerhafte Schlussfolgerung für die Ursache der Erkrankung hin. Zu Beginn des 19. Jahrhunderts glaubten die Mediziner, die Entzündung läge an einer Infektion der Nervenbahnen. Spätere Forschungen widerlegten die These, dennoch blieb der Name erhalten. Als Synonym verwenden die Ärzte neben dem atopischen Ekzem den Ausdruck atopische Dermatitis.
Bei der Krankheit handelt es sich um eine Entzündung der Haut-Oberfläche, die an unterschiedlichen Stellen auftritt. Der Ausschlag variiert in seiner Intensität. Die schuppende und in einigen Fällen nässende Epidermis stellt ein charakteristisches Symptom für die gesundheitliche Komplikation dar. Zusätzlich leiden die betroffenen Patienten an einer Rötung der Haut und einem unangenehmen Juckreiz.
Aufgrund der fortwährenden Reizung entstehen Verletzungen in der Haut, die zu einem Anstieg der Leukozyten bei Neurodermitis führen. Der normale Wert liegt zwischen 3.800 und 10.500 Stück in einem Mikroliter Blut. Leiden die Patienten an der atopischen Haut-Erkrankung, vermehren sich die weißen Blutzellen. Speziell betrifft dies die Gedächtniszellen, die sich Lymphozyten nennen. Die T-Lymphozyten speichern die Informationen über eindringende Krankheits-Erreger. Dazu gehören beispielsweise:
- Viren,
- Bakterien,
- Fremdstoffe,
- Parasiten
- und Pilze.
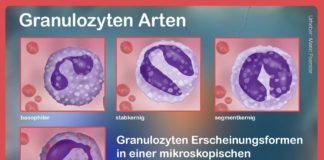
Gelangen diese erneut in den Blutkreislauf, erkennen die Lymphozyten sie wieder und aktivieren die Fresszellen. Bei ihnen handelt es sich um die Granulozyten. Kommt es zu dem Prozess, profitieren die Betroffenen von der Immunität. Bei der atopischen Dermatitis stellt vorwiegend eine geschwächte Haut-Barriere die Krankheits-Ursache dar.
Durch die entstehenden Risse in der Haut dringen unterschiedliche Erreger ein. Diese sorgen für eine Überproduktion der weißen Blut-Körperchen, da der Organismus ausreichend Abwehrkräfte benötigt. Folglich steigen bei der Neurodermitis die Leukozyten an und bleiben in der Regel erhöht. Führen die Mediziner bei den erkrankten Personen eine Blut-Untersuchung durch, erkennen sie den deutlichen Anstieg der Abwehrzellen.
Warum erhöhen sich vorwiegend die Lymphozyten?
Die Vermehrung der Leukozyten bei der Neurodermitis resultiert aus der undichten Barriere der Epidermis. Verschiedene Krankheits-Erreger gelangen ohne Umstände in das Blut und aktivieren die Gedächtnis-Zellen. In der Regel stellt bereits eine kleine Infektion der Haut den Beginn der gesundheitlichen Komplikation dar. Aufgrund der Entzündungs-Reaktion schüttet der Organismus der Betroffenen eine Vielzahl von Zytokinen aus.
Hierbei handelt es sich um Proteine, die das Wachstum der Zellen verantworten. Die Zytokine aktivieren die T-Zellen, die zu den Lymphozyten gehören. Gleichzeitig reagieren die Langerhans-Zellen auf spezielle Allergene, die durch die zerstörte Hautbarriere eindringen. In der Folge binden sich IgE-Antikörper an die dendritischen Zellen. Letztere sorgen für eine weitere Aktivierung der T-Lymphozyten.
Aufgrund des starken Anstiegs der Leukozyten bei der Neurodermitis fühlen sich weitere weiße Blutzellen zur Einwanderung angeregt. Vermehren sich die T-Lymphozyten, erhöht sich in der Folge die Konzentration der eosinophilen Granulozyten. Zusätzlich zeigen die T-Helferzellen eine größere Aktivität. Diese stimulieren die gesamte Produktion der Antikörper. Die Ärzte bezeichnen die plötzliche Steigerung der T-Zellen als allergische Reaktion vom Typ IV.
Leukozyten verschlimmern die Erkrankung
Durch die Vermehrung der unterschiedlichen Leukozyten bei der Neurodermitis kommt es zu einer Verschlimmerung der Symptomatik. Speziell liegt das an den T-Zellen, welche die Keratinozyten stimulieren. Letztere gelangen über die Fas-Rezeptoren zu der Apoptose. Hierbei handelt es sich um den programmierten Zelltod. Das bedeutet, dass zunehmend mehr Hautzellen absterben, sodass sich die Struktur der Epidermis verändert. Die Hautbarriere erscheint durchlässig und eine Vielzahl von Erregern gelangt in den Organismus.
Gleichzeitig setzen die Lymphozyten im Inneren des Körpers Auto-Allergene frei. Diese wirken in einer Kreuz-Reaktion auf die exogenen Allergene ein. Somit entsteht bei den betroffenen Personen eine Kreuz-Allergie. Das bedeutet, dass die Allergene sämtliche Allergie-Quellen angreifen und für eine allergische Reaktion sorgen. Die entzündliche Haut-Reaktion läuft in dem Fall selbst dann ab, wenn die Erkrankten den erneuten Kontakt mit Allergie-Quellen vermeiden.
Folglich sind bei der Neurodermitis die Leukozyten nicht ausschließlich hilfreiche Antikörper. Stattdessen besteht die Möglichkeit, dass ihre Vermehrung die entzündliche Reaktion der Haut verschlimmert. Um eine Zerstörung der oberen Hautschicht zu vermeiden, verschreiben die Mediziner den Patienten spezielle Salben. Vorrangig enthalten sie das wichtige Vitamin B, das die Erneuerung der Haut-Zellen begünstigt.
Speziell in der alternativen Medizin spielt das Vitamin B12, das Cyanocobalamin, eine Rolle. In der Studie „Evaluation of topical vitamin B(12) for the treatment of childhood eczema“ untersuchen die Wissenschaftler seine Wirkung auf die Haut-Irritation.
Ohne eine zeitnahe Behandlung der Neurodermitis besteht das Risiko, dass schwerwiegende Komplikationen auftreten. Beispielsweise gelangen die Bakterien Staphylococcus aureus auf die betroffene Hautschicht. Durch den Befall verschlechtert sich der Zustand der Epidermis. Gleichzeitig reagieren die Leukozyten auf die erneute Entzündung, sodass sich ihre Anzahl wiederholt erhöht.
Über einen längeren Zeitraum existiert die Gefahr, dass der Körper die Produktion der Antikörper nicht im vollen Ausmaß bewältigt. Dadurch kommt es beispielsweise zu einer zeitweiligen Unter-Versorgung mit den weißen Blutzellen. Die Schwächung der Immun-Abwehr begünstigt den Viren- und Bakterien-Befall des Organismus. Um das zu vermeiden, steht eine frühzeitige Behandlung der atopischen Dermatitis im Vordergrund.
weiterführend:
https://www.ncbi.nlm.nih.gov/pubmed/19368512?dopt=Abstract
http://www.gesundheitswerkstatt.de/Gesundheits-Tipp/allergische.erkrankungen/neurodermitis.glossar.html